肝門部胆管がんとは?肝臓がんとの違いや症状、治療についての解説
肝門部は門脈や肝動脈という血管が肝臓に入り込んで行く場所です。肝門部は胆道の出口でもあります。肝門部胆管がんは胆管がんに分類されます。
目次
1. 肝門部とは?

肝門部は胆道が肝臓から出て行く場所です。胆道は胆汁(たんじゅう)の流れる道のことを指します。胆汁は肝臓で作られ胆道を通って十二指腸に流れ込みます。胆道は以下のように分けられます。
- 肝内
胆管 - 肝外胆管
- 肝門部領域:肝門部胆管、上部胆管
- 遠位胆管
- 中部胆管
- 下部胆管
- 十二指腸乳頭部
- 胆嚢(たんのう)
肝門部は肝臓の中でも臍(へそ)に例えられる場所です。肝臓の真ん中近くにあります。肝門部には胆管の他に門脈や肝動脈などが肝臓に入り込んで行く場所です。
胆道について説明します。胆道は胆汁が流れる川に例えられることがあります。肝内胆管は川を作る小さな流れです。小さな流れがいくつか合わさって川をつくります。川は肝門部と呼ばれる場所から始まります。肝門部領域は川の上流です。肝門部胆管と上部胆管を合わせて肝門部領域胆管ともいいます。上部胆管は肝門部から胆のう管が合流するまでの部分を指します。
胆のうは胆汁が濃縮される場所です。胆石ができることでも知られています。
胆のう管が合流してから十二指腸に出るまでの部分を遠位胆管といいます。遠位胆管はさらに細かく中部胆管と下部胆管に分けることがあります。中部胆管は胆のう管の合流した場所から膵臓の上縁までを指します。下部胆管は膵臓の上縁か十二指腸乳頭部の手前までを指します。
胆道は十二指腸と合流します。胆道が十二指腸に開口する場所を十二指腸乳頭部といいます。
2. 肝門部胆管がんの症状は?
肝門部胆管がんの症状で多いものは
- 黄疸
- 腹痛
- 体重減少
- 悪心(おしん;吐き気)
- 嘔吐
- 発熱
肝門部胆管がんに多い症状は黄疸や腹痛です。肝門部胆管に
胆汁の流れが悪くなると胆管炎を起こすことがあります。胆管炎は腹痛や発熱の原因になります。
3. 肝門部胆管がんの生存率は?
肝門部胆管がんの生存率は
| ステージI | 69.8% |
| ステージII | 43.3% |
| ステージIII | 30.5% |
| ステージIVa | 22.3% |
| ステージIVb | 7.2% |
このステージは今のステージの決め方の一つ前の決め方で定められたものです。後述するステージと対応していません。生存率は参考程度にしてください。
また、ここで示したステージは手術をした人々の最終的なステージです。手術の前と最終的なステージは異なることがあります。
手術をしなかった場合の生存率については知ることはできません。
参考文献:J Hepatobiliary Pancreat Surg.2009:16;1-7
4. 肝門部胆管がんの検査は?
肝門部胆管がんではいくつかの検査をつかってがんの診断をしたり、がんの進行度を調べます。

超音波検査
超音波検査は繰り返して検査ができ、その場で画像が見えるので手術後の経過をみることに使うことがあります。診療の様々な場面で登場します。
超音波検査だけでは肝門部胆管がんの確定をすることはなく他の検査と組み合わせて診断します。
CT検査
造影剤は腎臓の機能が低下している場合などでは使用できないことがあります。その場合には他の検査などを組み合わせて診断します。
MRI検査(MRCP)
MRI検査の中でも胆道の流れを映し出すMRCPが胆道がんの診断には有用です。肝門部胆管がんができて胆管の流れの妨げになると胆管が拡張するなどの様子が確認できることがあります。
ERC(内視鏡的逆行性胆管造影)
胆管に造影剤を注入して胆管の形をレントゲン(
黄疸の症状がある場合は、ERCと同時に黄疸を改善するためのチューブを内視鏡を使って挿入することがあります。この方法をENBDといいます。ENBDの方法については「胆道癌の症状は?皮膚が黄色くなる黄疸とは?」で解説しています。
PTC(経皮的肝胆道造影)
PTCは皮膚から肝臓を貫いて肝内胆管にまで針を刺し、そこからチューブを挿入します。チューブから造影剤を注入して胆管の形を確認します。黄疸に対する治療の際にもPTCをすることがあります。PTBDと呼ばれる治療の一部にあたります。PTBDの方法については「胆道がんの症状は?皮膚が黄色くなる黄疸とは?」で解説しています。
POCS(経口胆道鏡)
胆管を内視鏡で直接観察します。胆道鏡という種類の内視鏡を使用します。POCSはあまり多く用いられる検査ではありませんが、直接胆道の腫瘍を観察できることが利点です。さらに
病理検査
1つはERC(内視鏡的胆道造影)などで胆管の造影などをするときに胆汁を体の外に取り出す方法です。胆汁の中にもがんの細胞が含まれるていることがあり、悪性と判断することができます。
もう1つは体の外から病変に針を刺して組織を取り出す方法です。
病理検査は肝門部胆管がんの診断には絶対必要な検査ではありません。病理検査はいずれの方法を選んだとしても体への負担がつきものです。このために画像検査で胆道がんと明らかな場合には病理検査をせずに診断することも多いです。
腫瘍マーカー
肝門部胆管がんの
CA19−9
基準値:37IU/ml以下
CA19-9(シーエー・ナインティーン・ナイン)は胆管がんの腫瘍マーカーとして知られています。CA19-9は膵臓がん、胃がん、肺がんなどでも上昇することがあります。CA19-9はがん細胞だけから出される物質ではありません。がん以外の病気でも上昇します。がん以外の病気では膵炎、慢性胃炎、腎
CEA
基準値:5.0ng/ml以下
CEA(シーイーエー)は胆管がんの腫瘍マーカーとしても使われます。他に大腸がん、胃がん、肺がんなどでもCEAが上昇することがあります。CEAはがん細胞だけから出される物質ではありません。がん以外の病気でも上昇します。がん以外の病気では肝炎、肺炎、糖尿病などの良性の病気でもCEAが上昇することが知られています。喫煙するだけでもCEAが上昇します。
5. 肝門部胆管がんのステージとは?
ステージとはがんの進行度を分類したものです。肝門部胆管がんのステージはステージIからステージIVの4つに大きく分けられます。
ステージはT因子(胆管でのがんの状態)、N因子(
| T因子 | N因子 | M因子 | |
| ステージ 0 | Tis | N0 | M0 |
| ステージ I | T1 | N0 | M0 |
| ステージ II | T2 | N0 | M0 |
| ステージ IIIA | T3 | N0 | M0 |
| ステージ IIIB | T1、T2、T3 | N1 | M0 |
| ステージ IVA | T4 | Any N | M0 |
| ステージ IVB | Any T | Any N | M1 |
参照:胆道癌取扱規約 第6版
T因子
TはTumor(腫瘍)の頭文字です。胆管でのがんの状態を示しています。肝門部胆管がんのT因子は胆管の壁や周りの臓器への浸潤(しんじゅん)の程度で決まります。浸潤とはがん細胞が隣り合った組織に入り込みながら広がっていくことです。
肝門部胆管がんではCT検査やMRI検査などの画像検査が重要です。画像検査で浸潤の範囲などが推定できます。
- TX:腫瘍評価不能
- Tis:carcinoma in situ
- T0:腫瘍が明らかではない
- T1a:
癌 の局在が粘膜層にとどまるもの - T1b:癌の局在が線維筋層にとどまるもの
- T2a:胆管壁を超えるが他臓器への浸潤なし
- T2b:肝実質浸潤を認める
- T3:胆管浸潤
有意 側の門脈あるいは肝動脈浸潤 - T4a:浸潤が両側肝内胆管二次分岐に及ぶ
- T4b:次のいずれか
- 門脈本幹あるいは左右分岐部への浸潤
- 左右肝動脈、固有肝動脈、総肝動脈浸潤
- 浸潤が片側肝内胆管二次分枝に及び対側の門脈あるいは肝動脈へ浸潤する
N因子
Nは
- NX:評価不能
- N0:領域リンパ節転移なし
- N1:領域リンパ節転移あり
リンパ節転移とは?
がんは時間とともに徐々に大きくなり、リンパ管の壁を破壊し侵入していきます。リンパ管は全身で網の目のようなつながり(リンパ網)を作っています。
リンパ網にはところどころにリンパ節という関所があります。リンパ管に侵入したがん細胞はリンパ節で一時的にせき止められます。がん細胞がリンパ節に定着して増殖している状態がリンパ節転移です。
M因子
MはMetastasis(転移)の頭文字です。遠隔転移を評価します。肝門部胆管から離れた臓器に胆管がんが転移することを遠隔転移と言います。領域リンパ節転移は遠隔転移とはいいません。臨床現場において「転移」という言葉は、遠隔転移を指して領域リンパ節は除くという意味で使われている場合があります。
- M0:遠隔転移なし
- M1:遠隔転移あり
6. 肝門部胆管がんの治療は?
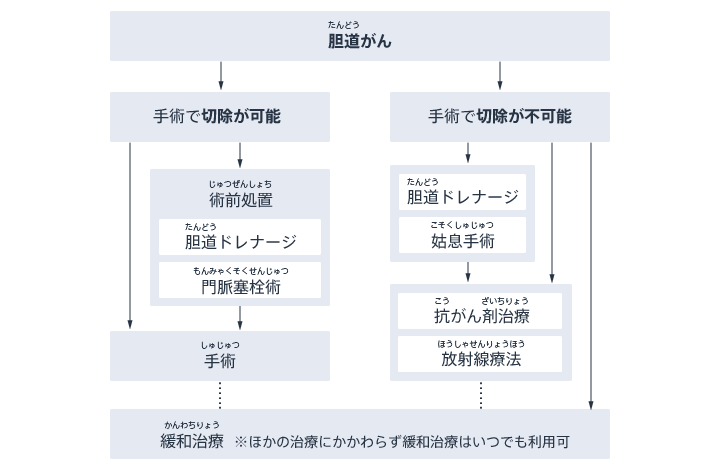
肝門部胆管がんは黄疸(おうだん)などの症状をきっかけにして見つかることがあります。黄疸はがんによって胆汁の流れが滞ることでおきます。黄疸は皮膚が黄色くなるなどの症状です。黄疸の状態を改善する治療を減黄術(げんおうじゅつ)といいます。減黄術には内視鏡を使う方法や体の外から針を刺す方法があります。黄疸の症状がないときには減黄術は必要ではありません。
- 減黄術
- 内視鏡を利用する方法
- ENBD(Endoscopic nasobiliary drainage:内視鏡的経鼻胆道
ドレナージ ) ステント 療法(Endoscopic biliary stenting:EBS)
- ENBD(Endoscopic nasobiliary drainage:内視鏡的経鼻胆道
- 体の外から管を入れる方法
- PTBD(percutaneous transhepatic biliary drainage:経皮経肝胆道ドレナージ)
- 内視鏡を利用する方法
- 根治を目的とする手術
- 拡大肝切除術+肝外胆管切除術
- 拡大肝切除術+膵頭十二指腸切除術
抗がん剤治療 放射線治療
肝門部胆管がんを根治する目的の治療は手術です。根治とはすべてのがんを体から取り除くことです。転移があったりがんの広がりが大きくて手術で取り除くことが難しい場合などには
7. 減黄術とは?
肝門部胆管がんを原因とする黄疸は胆汁が流れなくなる閉塞性黄疸(へいそくせいおうだん)です。閉塞性黄疸は、胆汁の流れが滞ることが原因でおきます。
胆汁の流れとは?
胆汁は肝臓で作られ肝臓の中の胆管(肝内胆管)を流れていきます。いくつかの肝内胆管が合流して肝臓の外へ出ていきます。肝臓から出たばかりの所が肝門部です。
その後胆管は胆のうにつながる胆のう管と合流して総胆管(そうたんかん)になります。総胆管は膵臓と十二指腸がつながるファーター乳頭(Vater乳頭)で膵管と合流します。ファーター乳頭は十二指腸とつながっており胆汁が十二指腸に流れていきます。
黄疸の治療は?
滞っている胆汁を体の外に出すことで黄疸は改善します。黄疸を改善させる治療はいくつかあり、まとめて減黄術(げんおうじゅつ)ということもあります。減黄術により皮膚の掻痒感(そうようかん;かゆみ)、
閉塞性黄疸に対する減黄術とは?
閉塞性黄疸に対する減黄術は大きく分けて2種類があります。
- 内視鏡を利用する方法
- ENBD(Endoscopic nasobiliary drainage:内視鏡的経鼻胆道ドレナージ)
- ステント療法(Endoscopic biliary stenting:EBS)
- 体の外から管を入れる方法
- PTBD(percutaneous transhepatic biliary drainage:経皮経肝胆道ドレナージ)
それぞれの方法については「胆道がんの症状は?皮膚が黄色くなる黄疸とは?」で解説しています。
8. 肝門部胆管がんの手術とは?
肝門部胆管がんの手術ではがんの広がりによって手術の方法が決まります。多くの場合は葉切除術(ようせつじょじゅつ)もしくは拡大肝切除術という方法がとられます。がんができた胆管とともに肝臓を半分以上切除します。
がんの広がりが大きいときには肝臓に加えて膵臓の一部(膵頭部)を切除することがあります。膵臓を切除した後には胆管と腸、腸と腸をつなぎなおします。
経皮経肝門脈塞栓療法(PTPE:Percutaneus transhepatic portal embolization)
肝門部胆管がんの手術ではかなり大きく肝臓を切除しなければならないことも想定されます。がんの手術は切り取る範囲が大きいほど、がんを残さず取り切れる見込みが大きいと考えられます。肝門部胆管がんは肝臓を切除してがんを取り出します。しかし肝臓を切除しすぎると肝臓の機能が保てなくなることもありえます。肝臓の機能が保てない状態を肝不全といいます。肝不全は命に危険が及ぶこともあります。
そのために手術の前に肝臓を大きくする治療をすることがあります。肝臓を大きくするには門脈という血管に
例えば手術で右側の肝臓を切除する肝右葉切除を予定したとします。右側の肝臓は手術で切除してしまうので維持する必要がありません。そこで右側の肝臓に血液を送る右の門脈の血流を止めてしまいます。血流がなくなった右側の肝臓は小さくなります。その分を補うように左葉が大きくなります。左葉が大きくなる分、手術後の肝臓の機能も増加し、手術後の肝不全が起きる危険性が減少し、手術による安全性が向上するとも考えられています。経皮経肝門脈塞栓療法(PTPE)の効果は治療後1ヵ月程度ででてくると考えられています。
9. 肝門部胆管がんの手術はなぜ大変?
肝門部胆管がんの手術はがんの手術の中でも特に高度な技術を要する手術と考えられています。
肝門部はとても複雑

肝門部は胆管が出る以外にも門脈や肝動脈が肝臓に入って行く場所です。肝門部では胆管、門脈、肝動脈が入り組んでいます。門脈も肝動脈も大事な血管です。肝門部胆管がんではがんをとりきるために門脈の一部を一緒に切除することも珍しくはありません。肝動脈を同時切除して肝動脈や門脈をつなぎなおすこともします。血管をつなぎなおしたりすることには高い技術が要求されます。
臓器の合併切除をしなければならないことが多い
肝門部胆管がんの広がりが大きいと、がんを取りきるために肝臓の一部や肝臓と膵臓の一部を切除しなければならない場合があります。切除する範囲が広いほど手術が大がかりになります。
10. 肝門部胆管がんの手術の合併症は?
肝門部胆管がんはがんができた胆管と周りの臓器を摘出する手術です。
多くの臓器を摘出することもあるので注意しなければいけない
腹腔内膿瘍(ふくくうないのうよう)
腹腔に感染がおきて
腹腔内膿瘍が起きた場合には膿瘍に針を刺して膿を体の外にだす治療が大事です。ドレナージといいます。ドレナージとともに
膵液瘻(すいえきろう)
膵液
膵臓は消化液である膵液を分泌しています。膵液は膵管という管を通り十二指腸にながれこみます。膵液は食べ物の消化吸収を助ける役割を果たします。
膵臓の一部を取り除いた後には、膵液がちゃんと食べ物に混ざるように、膵管と小腸(空腸)をつなぎ合わせる必要があります。このため膵管と小腸を糸で縫い合わせます。
膵液瘻の原因は膵管と小腸を縫い合わせた部分のくっつきが悪く膵液が漏れ出ることです。膵液は体を溶かすことがあります。血管の壁を溶かして出血の原因にもなります。膵液瘻が発生した場合は、膵液を体に溜まり続けたままにしておくことは危険です。このために膵液を体の外に抜くための管を挿入して治療します。
膵液瘻は程度によりますが、治るまでに時間がかかることがあります。十分に治るまで管は体の中に入れておき徐々に短くするなどの方法をとります。
術後腹腔内出血(じゅつごふくくうないしゅっけつ)
膵液瘻(すいえきろう)や腹腔内に感染(腹腔内膿瘍)を起こした後に
創部感染(そうぶかんせん)
手術で切った傷に感染がおきることを創部感染といいます。
創部(そうぶ)とは手術で切った傷のことです。手術ではお腹を切開します。手術中から抗菌薬(
創部感染が起こると、傷を開放したりして膿を体の外に出す必要があるので、早めに抜糸をすることがあります。創部感染があっても、手術後の経過で体調が回復して栄養状態が改善されれば傷口に肉芽(にくげ)が盛り上がってきて傷が閉じます。創部感染は、患者さんから見やすい場所で起きる合併症なので心配になることもあると思いますが、一日一日、少しずつよくなっていきます。
胆管炎(たんかんえん)
肝門部胆管がんの手術では胆管を切除します。胆管を切除した後に小腸(空腸)と胆管を繋ぎ合わせる必要があります。細菌が多く存在する腸液が胆管に逆流して胆管に炎症が発生することがあります。胆管炎に対しては食事を中止して抗菌薬(抗生物質)を使って治療します。
胆汁漏(たんじゅうろう)
肝門部胆管の手術では胆管を切除します。胆管を切除した後には胆汁の流れを作り直す必要があります。胆管と空腸をつなぎ合わせることを行います。胆管と空腸は糸で縫い合わされます。まれに胆管と空腸がしっかりとくっつかずに、胆汁がお腹の中に漏れ出ることがあります。これを胆汁漏といいます。胆汁は刺激性の強い物質なので強い腹痛の原因になります。胆汁漏が原因でおきる腹膜炎を胆汁性腹膜炎といいます。胆汁漏がわかったときにはまず胆汁を体の外に出す管を挿入し胆汁性腹膜炎を改善するようにします。
胃排泄遅延(いはいせつちえん)
肝門部胆管がんでは膵臓の一部を切除する場合があります。
膵臓の切除は膵頭十二指腸切除という方法で行います。膵頭十二指腸切除では膵臓の一部とともに胃の一部も同時に切除します。
手術の後には、胃の動きが悪くなり、胃液や食物が胃の中に長く留まってしまうことがあります。胃の内容物が留まり続けると気分が悪くなったり嘔吐の原因になります。胃排泄遅延のはっきりとした原因はまだ不明な部分がありますが、下記のようなものが原因として考えられています。
- 十二指腸切除に伴い胃の運動を促す
消化管 ホルモン が減少する - 手術中にいくつか血管を切離しなければならないので、胃の血流が悪くなる
- 胃を切除する際に同時に迷走神経を切離する
- 胃の形が変わる
胃排泄遅延の程度がひどい場合は一度食事を止めて胃を休めることが必要になります。程度によっては入院が必要になることもあります。
縫合不全(胃-空腸吻合)
胆道がんを十二指腸や膵臓の一部とともに切除した後は小腸(空腸)と胆管、膵臓、残った胃をつなぎあわせることが必要になります。胃と空腸の
消化液などが漏れることで、腹膜炎という危険な状態に陥ることがあります。縫合不全が見つかった場合は消化液を体の外に出す(ドレナージする)ための管を挿入して自然に閉じるのを待ちます。
腸閉塞(ちょうへいそく)
腹部の手術を行うと一定の確率で腸が動かなくなる腸閉塞という合併症が発生します。腸閉塞にはいくつかの分類があります。
手術の後に起こるのは麻痺性腸閉塞が多いです。手術による影響が腸管に及び、腸が動きを止めてしまうことが原因になります。
一番注意するべき腸閉塞は絞扼性腸閉塞です。絞扼性腸閉塞とは腸が捻れて腸管への血流がなくなり腸が
肝不全(かんふぜん)
肝不全は肝臓が機能しなくなることです。
肝門部胆管がんでは時として広範囲の肝臓を切除しなければならないこともあります。手術の前には手術後の肝臓の機能を推定して臨みますが手術後に思ったより肝臓の機能が落ち込んでしまうことがあります。肝動脈に血の塊(
門脈閉塞・門脈圧亢進とは?
門脈は腸で吸収した栄養を肝臓に運ぶための血管です。
肝門部胆管がんを取り除くために門脈をがんと共に切除することがあります。門脈の一部を切除した場合は残った部分を繋ぎ合わせて門脈に再び流れがあるようにしなければなりません。門脈をつなぎ合わせた後に門脈が細くなることがあり、門脈の圧力が上昇したり、血の塊ができて門脈が詰まることがあります。
門脈が閉塞したり門脈圧が高い状態が続くと、肝臓の機能が低下したり食道に静脈瘤ができるなどの影響がでたりします。門脈閉塞・門脈圧亢進症は
胸水
胸腔は肺を囲むスペースです。胸水は肝臓を切除した際に見られます。肝臓は右上腹部にある臓器です。腹部の臓器では胸に近い位置にあります。肝臓の手術では肝臓の右側を手術のために剥がしてくる操作などが胸水の発生に影響していると考えられています。手術後の胸水は時間とともに少なくなっていきます。胸水が多い場合には呼吸に影響する可能性があるので胸に針を刺して胸水を抜く場合があります。
腹水
手術後にお腹に水が溜まることがあります。お腹に溜まる水を腹水といいます。
手術後の腹水は肝臓の機能が低下していることなどを原因として起こります。肝臓を切り取ると肝臓の機能が低下します。腹水がたまるとお腹が張って苦しく感じるかもしれません。
腹水は手術後に体の状態がよくなるにしたがって減っていきます。溜まっている腹水を尿として出すために利尿剤を使用することもあります。腹水の量があまりにも多いときにはお腹に針を刺して腹水を直接抜いたりもします。
深部静脈血栓症、肺梗塞
深部静脈血栓症(しんぶじょうみゃくけっせんしょう)とは、足などの静脈の中に血栓ができることです。血栓は血の塊のことです。
同じ姿勢で長時間過ごすと足などの血液の流れが滞り、血栓ができやすくなることが知られています。手術中や手術後は患者さんの姿勢が変わらないことが多いので血栓ができやすいです。飛行機などで同じ姿勢を継続することで血栓ができるエコノミークラス症候群も同じ現象です。
血栓ができるだけでは大きな問題にならないこともあります。しかし血液の塊が体を流れていくと、肺の血管に詰まる肺塞栓症(はいそくせんしょう)や肺
せん妄
せん妄(譫妄、せんもう)とは、軽度から中等度の意識混濁に幻覚、妄想、興奮などの様々な精神症状を伴うものとされています。例として次のような症状が出ることがあります。
- 話しかけても反応が通常より悪い
- 見えないものが見えるとの発言がある
- 妄想をしていると思われる発言が繰り返される
- 異常に興奮している
せん妄は高齢者に起こりやすく、血液中の
せん妄には薬物療法に効果があります。あまりにもせん妄の状態が重度で患者さんや身の回りの人の身体に危険が及ぶと判断されたときには、やむをえず身動きができないようにすることがあります。これは手術後でドレーンなどの管が身体に入っているのを抜いたりすることを予防するためです。
せん妄は一時的なことが多く、身体の回復に伴い改善することが多いですが、頻繁にせん妄状態に陥るときには精神科の医師によって専門的な治療を開始されることがあります。
11. 肝門部胆管がんの抗がん剤治療は?
肝門部胆管がんは胆道がんの分類の一つです。他の胆道がんと同じ抗がん剤の組み合わせで治療されます。以下の治療法について説明します。
- GC療法
- S-1単独療法
- GS療法
肝門部胆管がんの抗がん剤治療を使う時は?
肝門部胆管がんで抗がん剤を使うときは領域(所属)リンパ節以外のリンパ節に転移があったり他の臓器に転移があるときです。
GC療法とは?
GC療法はゲムシタビン(Gemcitabine)とシスプラチン(Cisplatin)の2種類の抗がん剤を組み合わせた治療です。ゲムシタビンとシスプラチンの頭文字をとってGC療法と呼ばれることがあります。
GC療法の効果は?
GC療法の効果を試した研究を紹介します。
局所で進行したまたは遠隔転移のある胆道がんの人に対してGC療法とゲムシタビン単独療法の効果が比較されました。対象者はランダムにGC療法、ゲムシタビン療法の2つのグループに分けて治療されました。評価の項目は生存期間、進行までの期間、治療による副作用です。
結果は表のとおりになりました。
| GC療法 | ゲムシタビン単独療法 | |
| 生存期間(中央値) | 11.7ヵ月 | 8.1ヵ月 |
| 進行までの期間(中央値) | 8.0ヵ月 | 5.0ヵ月 |
表には半分の人が生存した期間またはがんが進行しないままだった期間が示されています。
GC療法がゲムシタビン単独療法より生存期間、進行までの期間が長い結果となりました。この結果から胆道がんに対する抗がん剤治療はGC療法が
参照:N Eng J Med.2010;362:1273-81
GC療法の方法は?
GC療法のスケジュールの例を示します。
| 日 | 1 | … | 8 | … | 21 |
| ゲムシタビン 1000mg/m2 | ◯ | ◯ | |||
| シスプラチン 25mg/m2 | ◯ | ◯ |
投与量は体表面積を基準にして決めます。体表面積は身長と体重から計算されます。上記のスケジュールを3週間(21日)を1サイクルとして繰り返していきます。投薬をするのは1日目と8日目です。
この他に副作用対策として一般的に5-HT3受容体拮抗薬(吐き気止め)、
S-1単独療法とは?
S-1単独療法はS-1という薬の一剤による抗がん剤治療です。S-1は
S-1単独療法の効果は?
S-1単独療法の効果が確かめられた研究について紹介します。
ゲムシタビン単独療法で進行が見られた胆道がんに対してS-1療法の効果が試されました。この研究に参加した人のうち64%が手術後に再発をした人です。肝門部胆管がんは胆道がんの種類の一つです。
S-1療法の結果、半数の人で生存期間が13.5ヵ月以上、病気が進行するまでの期間は半数の人で5.4ヵ月以上でした。
重い副作用としては、
この研究の結果からS-1療法は胆道がんの2つ目の抗がん剤などとして使われることがあります。
参照:Invest New Drugs.2012;30:708-13
S-1単独療法の方法は?
S-1は飲み薬です。通常「28日連日服用後、14日間休薬」を1サイクルとし、1サイクルを繰り返して使います。
| 日 | 1-28 | 29-42 |
| S-1 80mg/m2 | ◯(連日服用) | 休薬 |
用量は通常、体表面積によって変更されます。体表面積1.25m2未満の人であれば80mg/日、1.25-1.5m2であれば100mg/日、1.5m2以上であれば120mg/日となります。全身の状態などによっても増減が考慮されます。副作用にはやや注意が必要で、下痢が多い人には特に注意するべきと考えられます。
GS療法とは?
GS療法はゲムシタビン(Gemcitabine)とS-1の2種類の抗がん剤を使う治療です。ゲムシタビンとS-1の頭文字をとってGS療法と言われることがあります。
GS療法の効果は?
局所で進行したまたは遠隔転移のある胆道がんの人に対してGS療法の効果を試した研究があります。
GS療法とゲムシタビン単独療法と比較されました。対象となった患者さんはランダムにそれぞれの治療法に分けられて治療されました。結果は表のようになりました。
| GS療法 | ゲムシタビン単独療法 | |
| 1年生存率 | 52.9% | 40.0% |
| 進行までの期間(中央値) | 7.1ヵ月 | 4.2ヵ月 |
1年生存率、半分の人が進行するまでの期間はGS療法がよいという結果が得られました。入院が必要な副作用が出た人はGS療法の方が多かったと報告されています。副作用には
進行した胆道がんに対してはゲムシタビンとシスプラチンを併用するGC療法が最初に用いられる治療ですが、今後はGS療法との比較などが行われる可能性があります。
GS療法の方法は?
ゲムシタビンは1日目と8日目に点滴で投与します。21日を1サイクルとして繰り返して行います。S-1は通常「14日連日服用後、7日間休薬」を1サイクルとし、1サイクルを繰り返して使います。
| 日 | 1 | … | 8 | … | 14 | … | 21 |
| ゲムシタビン 1000mg/m2 | ◯ | ◯ | |||||
| S-1 60mg/m2 | ◯ | ◯ | ◯ | ◯ | ◯ |
投与量は体表面積を基準にして決められます。体表面積は身長と体重から計算されます。体表面積1.25m2未満の人であれば60mg/日、1.25-1.5m2であれば80mg/日、1.5m2以上であれば100mg/日となります。
12. 肝門部胆管がんの放射線治療は?
肝門部胆管がんで
転移した場所に対する放射線治療
肝門部胆管がんが進行すると転移をします。肝門部胆管がんが転移しやすい場所には肺、肝臓、骨、リンパ節などがあります。転移をした場所で痛みなどの症状が現れる場合があります。痛みの症状がでやすいのが骨への転移です。骨転移による症状を緩和するには放射線治療が効果的です。
骨転移は
手術ができない場合の一つの手段
肝門部胆管がんを根治に導くには手術が唯一の方法だと考えられています。遠隔転移がない場合はまず手術ができるかを考えます。遠隔転移とは領域リンパ節以外のリンパ節や他の臓器に転移があることです。遠隔転移がなくてもがんの広がりが大きな場合は手術ができないこともあります。
手術ができないからといって手を加えないとがんが大きくなり黄疸などの様々な症状がでることがあります。そのときにはがんが周囲に与える影響を予防する目的で放射線を肝門部胆管がんに照射して症状が出るのを予防します。他にも抗がん剤治療なども選択肢にあります。その時の状況で最も適した治療法を選択することが大事です。放射線治療によって期待できる効果や副作用、他の選択肢である抗がん剤治療などについてしっかりと説明を聞いた上で治療を選ぶことが大事です。
放射線治療はどうやるの?
放射線治療は、放射線を少しずつに分けて照射します。回数を分ける目的は正常な細胞への影響を抑えることがあります。
放射線治療の分量にはGy(グレイ)という単位が用いられます。Gyは吸収線量の単位です。吸収線量とは、放射線を照射された物質が単位質量あたりで吸収するエネルギー量を指します。2011年の原発事故以来、Sv(シーベルト)という単位がよく報道にも現れるようになりました。Svは線量当量・等価線量・実効線量などの単位です。1GyのX線は1Svに相当します。
骨への転移などに対しては1回3Gyを10回行うなどの方法が一般的です。転移のある場所や状況を踏まえて量や回数などを調整します。
一方で手術ができない場合に関しては1回2Gyの放射線を20-25回の回数で行うことが一般的です。骨と異なり腹部に放射線を照射する場合は気をつける副作用などが多いので慎重に行われるケースが多いです。
放射線治療の副作用は?
放射線治療の副作用はすぐに現れる早期障害と時間がたってから現れる晩期障害があります。
- 早期障害
- 吐き気
- 食思不振
- 胸やけ
- 皮膚が赤くなったり、軽い痛みが出る
- 晩期障害
- 皮膚が固くなる
- 胃や腸に
潰瘍 ができて出血する - 胆管炎
放射線治療にもいくつか注意が必要な副作用があります。副作用かなと思ったら医師に相談してみてください。副作用がおきてはいない場合もありますが、不安を解消する意味でも大事なことです。
